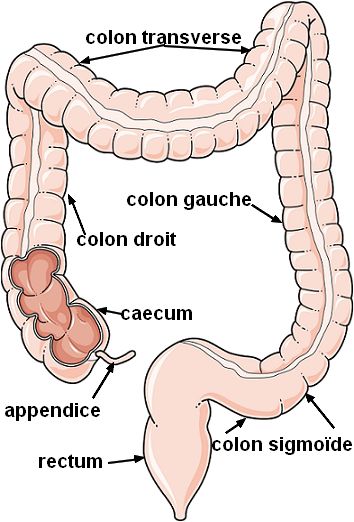
Certaines personnes sont plus à risque de développer un cancer colorectal :
Le diagnostic repose sur plusieurs examens permettant de confirmer la présence d’une tumeur et d’en évaluer l’extension :
Le traitement dépend de plusieurs facteurs : stade du cancer, localisation exacte de la tumeur et état de santé général du patient. La chirurgie à une place centrale dans le traitement curatif de ces cancers.. Elle consiste à retirer la portion atteinte du côlon ou du rectum, en emportant les ganglions lymphatiques de la zone concernée. On parle alors de :
L’analyse de ces ganglions a une influence sur le suivi postopératoire et les traitements complémentaires éventuels (chimiothérapie, radiothérapie...).
Le suivi régulier est essentiel pour :
Il comprend :
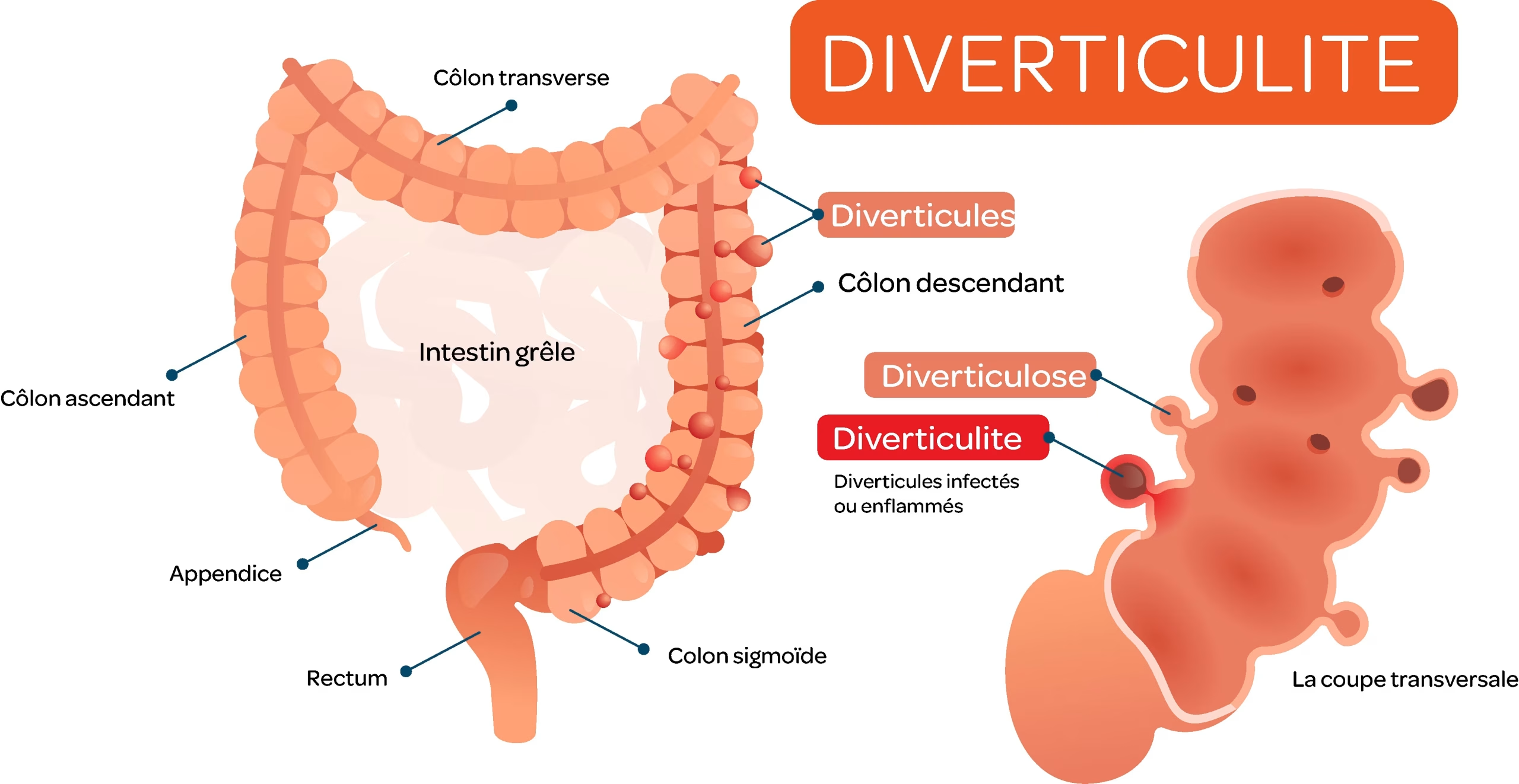
La diverticulite est une inflammation ou une infection de petites poches appelées diverticules, qui se forment dans la paroi du côlon. Elle survient dans un contexte de diverticulose, une affection fréquente surtout après 50 ans. Ce n’est pas un cancer, mais lors du bilan, il est essentiel d’éliminer un cancer colorectal, car les symptômes peuvent parfois être similaires.
La diverticulite touche plus souvent les personnes présentant certains facteurs de risque :
Cependant, la diverticulite peut aussi apparaître en dehors de ces facteurs. La cause exacte est souvent multifactorielle.
En cas de suspicion de diverticulite, un bilan est réalisé pour évaluer la gravité et éliminer les complications. Celui-ci comprend :
Le traitement dépend de la forme de la diverticulite :
Surveillance à domicile ou en hospitalisation courte selon les cas Diverticulite compliquée (abcès, fistule, perforation, péritonite) :
Une intervention chirurgicale peut être envisagée à distance de l’épisode aigu :
Cette décision se prend en consultation, au cas par cas, en fonction de vos symptômes et de vos antécédents.
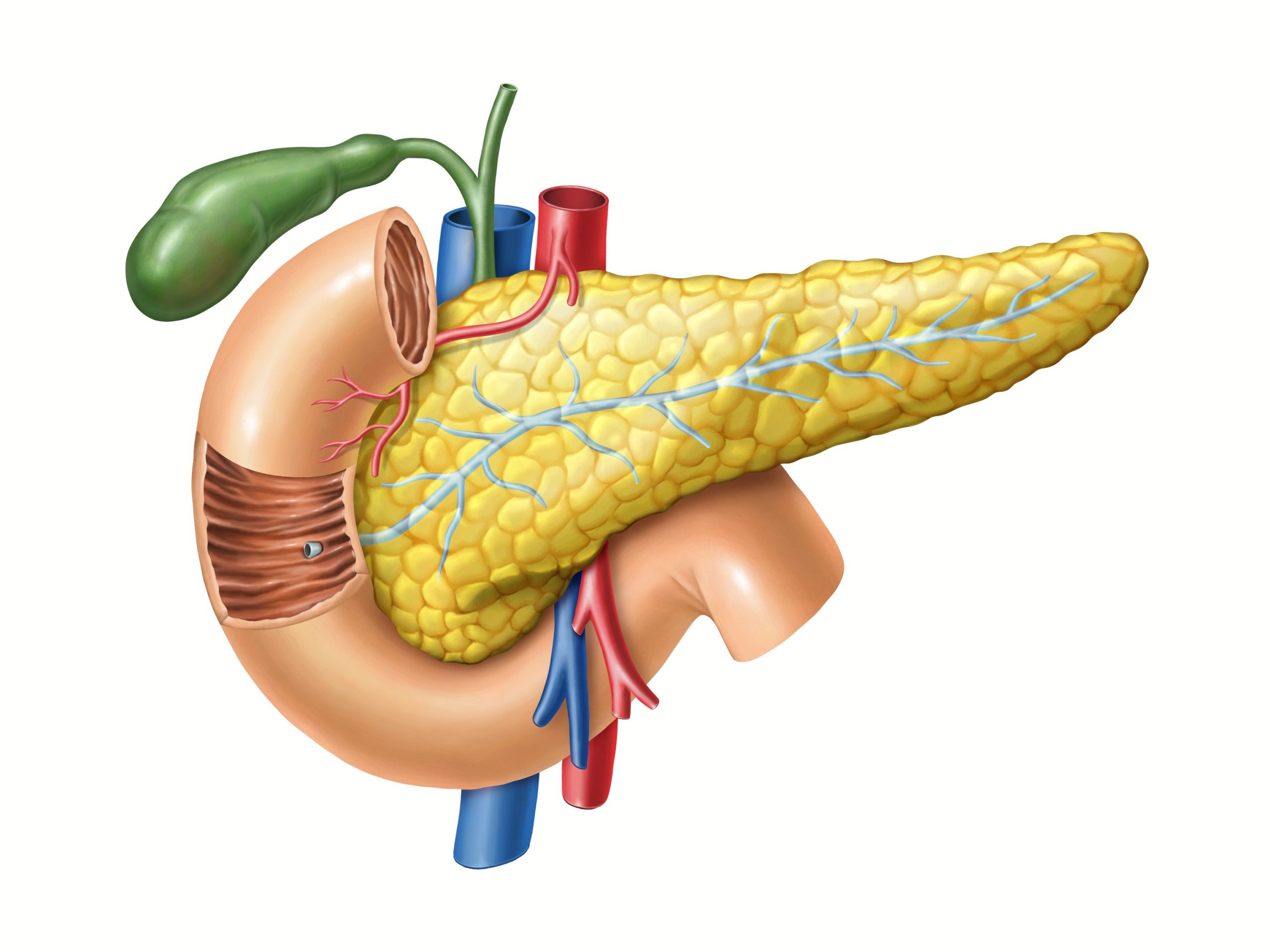
Certaines personnes présentent des facteurs de risque particuliers :
Plusieurs examens sont nécessaires pour confirmer le diagnostic et évaluer l’extension de la maladie :
La stratégie de traitement dépend de plusieurs éléments : stade du cancer, état général du patient, localisation de la tumeur (tête, corps ou queue du pancréas).
Lorsque la chirurgie est possible, elle représente le traitement de référence :
Ces interventions sont complexes, nécessitent une prise en charge dans des centres spécialisés, et sont souvent associées à d'autres traitements (chimiothérapie, parfois radiothérapie).
Le suivi post-thérapeutique permet de surveiller la réponse au traitement et de détecter rapidement une éventuelle récidive. Il comprend :
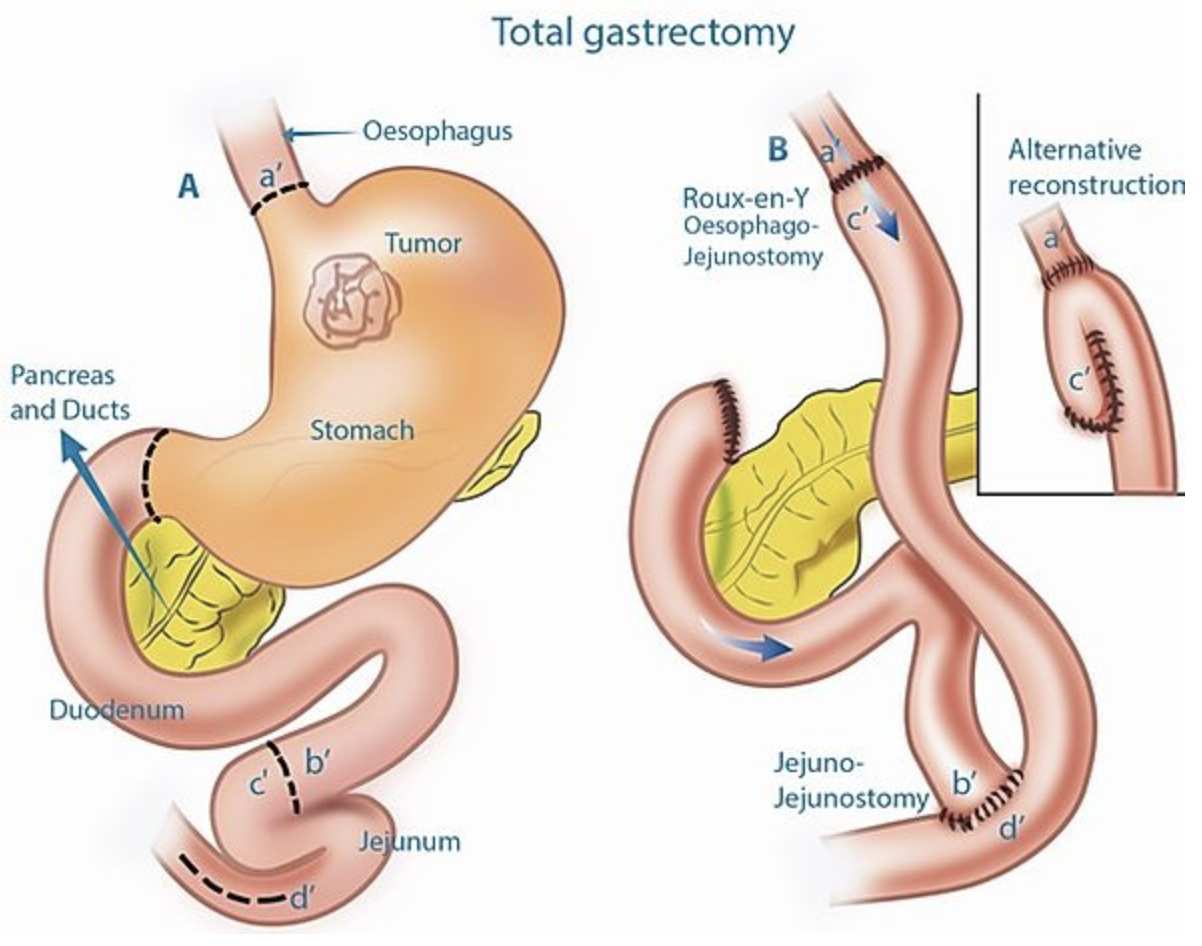
Certaines personnes présentent des facteurs de risque particuliers :
Plusieurs examens permettent de poser le diagnostic et d’évaluer l’étendue de la maladie :
La stratégie de traitement dépend de plusieurs facteurs : stade de la maladie, localisation de la tumeur, état général du patient.
Si la chirurgie est possible, elle représente le traitement principal :
Cette chirurgie est souvent associée à :
Ces traitements doivent être réalisés dans un centre spécialisé, après une discussion en réunion multidisciplinaire.
Le suivi post-traitement est essentiel pour surveiller l’évolution et prendre en charge les effets secondaires :